社員の心の健康を守れ。メンタルヘルスに強い組織の在り方と仕組みづくりとは

近年、何らかの精神疾患を抱えている方が、全国で大幅に増加しています。厚生労働省の統計によると、精神疾患で医療機関を受診した患者の数は、2002年には258万人でしたが、2017年には420万人になっています。
長時間労働や年功序列によるキャリア形成といった、従来の働き方を見直す気運が高まる一方で、一人ひとりに求められる生産性は増しています。そうした環境下で心の健康を損なうメンバーが出るのは必然であると、株式会社メンタルヘルステクノロジーズ代表取締役の刀禰真之介氏は語ります。
同社は、企業で働く人のメンタルヘルス(心の健康)を守るため、産業医との連携やAI活用によるソリューションを提供している企業。メンバーがメンタルヘルスを損なうことで、組織にどのような損失が出るのか、また従業員の心の健康を守るために組織に何ができるのかを伺いました。
メンタルヘルスに不調のあるメンバーが、組織にもたらす2つのリスク

刀禰氏:そうですね。いまや、メンバーのメンタルヘルスケアは企業にとって重要な課題と認識されています。改めて確認すると従業員のメンタルを損なうことは、組織にとって大きく二つの影響があると言えるでしょう。
一つは他の従業員の精神面に対する影響です。メンタルに不調をきたしてしまう人が定期的に出ると、他のメンバーの組織への心理的安全性が下がっていき、ついには退職をも引き起こしかねません。
もう一つは企業のレピュテーション(評判)に与える影響です。メンタルヘルスに不調をきたして退職した人は、会社に対して何らかの不満を持っていたはず。それが社外へと広められてしまうリスクがあります。採用へのディスブランディングになってしまうケースもあるでしょう。

刀禰氏:まず挙げられるのは、「高圧的な態度のリーダーがいる組織」です。こうした組織の中では、いわゆるパワハラが横行していることが多いでしょう。
刀禰氏:若手社員がメンタルヘルスに不調をきたすのを見て、40~50代以上の方は「最近の若手は精神面が弱い」というような愚痴をこぼすこともあるでしょう。ですが、そうした考え方の違いは育ってきた環境によるもので、変えようがないのです。
以前は声が大きく、部下を叱咤激励しながらグイグイ引っ張っていくタイプが理想的なリーダーだと考えられていました。しかし近年は、この“理想のリーダー像”も変化しつつあります。部下に対して承認や感謝の気持ちを表すことができ、メンバーを丁寧にケアできる“サポート型”のリーダーが求められているのです。
刀禰氏:社員数が100人を超えると、1~2人はメンタルヘルスに不調をきたす人が出ていますね。100人というのはおそらく、メンバー同士で顔と名前が一致しづらくなることで、自分が所属するチーム以外のメンバーに対して関心を抱けなくなる規模なのです。
一方で、人数の少ないスタートアップ企業やベンチャー企業などでは、成長フェーズにあるがゆえマネジメントが行き届いていないケースも多く見られます。また、成長フェーズにある企業に気をつけてほしいのは、成長スピードがゆるやかになる“踊り場”の時期に不調者が出やすいということです。
全員が同じ方を向いて成長し、躁鬱でいうところの“躁”状態にあるときはよいのですが、状況が悪くなってくると不安に駆られたり、組織への不満が噴出したりしてメンタルに不調を起こすメンバーが出てきます。このときまでに対処法を確立しておかないと、大量の退職を招きかねません。
原因が異なる“若手”と“管理職”のメンタルヘルスの不調。気付くためのサインは?
刀禰氏:20代の若手社員もしくは40代以上の管理職に当たる人に不調が出やすい傾向があります。ただし、原因はそれぞれ異なっているんです。
20代は評価制度や福利厚生などを他社と比較して、自社の制度の不備やフォローの行き届いていない部分に不満を抱きやすい傾向があります。それらを相談したいと思っても、上司であるマネージャーも仕事が増えていますから、あまり手厚く対応できないのが現状です。そうこうしているうちに、どんどん不調をこじらせてしまい、退職するケースも少なくないでしょう。

刀禰氏:40代以上になると、中間管理職としてメンバーのマネジメントに当たる方が増えますよね。プレーヤーとしての業務に加えて、未経験の仕事であるマネジメントも担うことになります。これまでと同じ成果を出しながら、チームのフォローもしなければならない…。思ったように結果を出せず、そのフラストレーションがたまって、追い込まれてしまうことが多いですね。
刀禰氏:メンバーのメンタルヘルスの不調は、勤怠データに表れてくるんです。たとえば休みの次の日に遅刻が増えたり、時間に余裕を持って出社していた方が定時ぎりぎりの出勤になったり。半休を取ることが増える傾向もあります。
また、デスク周りが乱れがちになったり、挨拶したときに元気がなかったりというサインもあります。うつや適応障害の症状と重なる部分でもありますね。

刀禰氏:というより、気付いたとしても、どこに相談すればよいのかがわからず、放置してしまうことが多いのです。気付いた人が管理層に相談しようにも、非常に忙しそうにしている姿を見て、「また今度でいいか」と思っているうちに退職されてしまう。サインに気づいていながら、すくいとることができないでいるのです。
メンタルケア体制の仕組み化が、組織に課せられたミッション

刀禰氏:組織が取り組むべきはメンタルケアのための“仕組み”をつくること。まず行うべきは、よい産業医を配置することです。ただ産業医を置けばよいということではなく、コンプライアンスを遵守し、経営層への提言や休職・復職時のルール整備についてアドバイスができる産業医を招くことが重要です。
産業医は大企業だけのものと思われているかもしれませんが、働き方改革がスタートしたことで2019年4月より従業員50人以上の企業では産業医選任の義務があります。また、産業医の配置には助成金を利用できますから、企業の規模にかかわらず検討すべきといえるでしょう。
刀禰氏:復職時のルールを明確にすることを忘れないようにしてください。単に「担当医師による復職承認があれば復職してよい」という取り決めだけでは不十分です。復職の際には配置転換を行うとか、以前と同じ環境や条件でも働けることを復職の要件として提示するとか、社員とどのように向き合っていくのかをきちんとルール化しておくことは組織と社員双方のためになります。
私どもがコンサルティングを行った企業の中には、休職期間を最大5年間と長く設定している所もあります。特殊な例ではありますが、メンタルヘルスに不調が出やすい職種の社員が多いことを受け入れて、人材の流出を防ぐためにこうした選択をしたそうです。
刀禰氏:まずは、採用のための費用を計算してみてほしいです。一人当たりの採用や教育にいくらかかっているのか、そして一人の社員を失うことでどれほどの損失が出ているのか。メンタルヘルスの不調により離職率が上がると、当然損失も増えます。

刀禰氏:それから、組織にできることとしては、厚生労働省の「4つのケア」(参考PDFファイル:『職場における心の健康づくり』)をしっかりと実践することです。
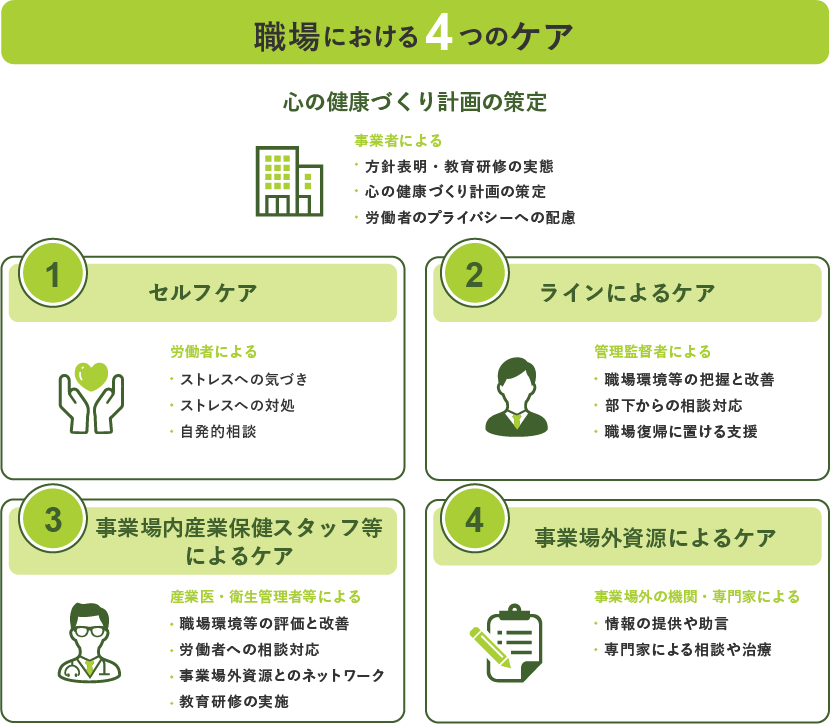
1つ目はまず社員自身による「セルフケア」です。自分が抱えるストレスに気付くこと、適切な対処ができることがストレスケアの最初の一歩となります。続いて求められるのが、「ラインによるケア」。マネージャーや管理者がメンバーの不調に気を配り、適切な職場環境を整えなくてはいけません。さらに「事業場内産業保健スタッフ等によるケア」。ここには産業医による職場環境の評価や改善提案、労働者本人との面談といった動きが挙げられます。「事業場外資源によるケア」というのは、社外組織や専門家による情報提供や、専門医による相談のことです。社内だけでなく、外部にも相談できる道を設けておくことで「社内では相談しにくい」と感じてしまう社員もフォローできます。
刀禰氏:4つのうちいずれかを実施している企業は多いのですが、これらのケアは4つすべてを網羅的しなければうまく機能しません。
ありがちなのは2つめの「ラインによるケア」のみを行うケースです。たとえば管理職に研修を受けてもらい、社員のフォローしてもらうとします。しかし、管理職が研修を受けるだけでは、結局社内でどのように対処すればよいのかがわかりません。メンバーの不調に気付いても、実際に手を差し伸べることが難しいのです。そのためのフォローとして、3つめの「事業場内産業保健スタッフ等によるケア」を行い、産業医や保健師にバトンをつなげる体制をつくっておくなど、4つのケアがそれぞれに補完し合っていることが理想の形でしょう。
【取材後記】
社員のメンタルヘルスの不調はどの組織にも起こりうるもの。だからこそ、予防や対処の方法を制度として整えておくことが重要だと刀禰氏は強調しました。社員のメンタルケアはマネジメントにあたる管理職だけに課せられた役割ではなく、社員本人や組織の取り組むべき課題でもあります。組織の健全な運営のためには産業医や専門家へとつながるルートを確立し、社員の不調を適切にケアできる筋道をつくっておくのが肝要と言えそうです。
また、厚生労働省のWebサイトでは『職業性ストレス簡易調査票』が配布されています。
メンバーのメンタルケアの一歩として、まずはこちらを実施してみるのもいいかもしれません。
(取材・文/藤堂 真衣、撮影/黒羽 政士、編集/斎藤 充博(プレスラボ)、齋藤 裕美子)












